Współczesna medycyna dysponuje potężnym arsenałem technologicznym, pozwalającym ratować struktury tkankowe, które jeszcze dekadę temu rutynowo kwalifikowano do usunięcia. Granice możliwości terapeutycznych stale przesuwają się na korzyść pacjenta. Niemniej, biologia wciąż dyktuje własne, nieprzekraczalne zasady. Ratowanie zęba za wszelką cenę rzadko przynosi długoterminowe korzyści zdrowotne. A uparte utrzymywanie w zębodole przewlekłego ogniska zapalnego często dewastuje okoliczną kość oraz obciąża cały organizm. Zrozumienie fizjologicznych i mechanicznych limitów stanowi klucz do podejmowania racjonalnych decyzji terapeutycznych.
Granice stomatologii zachowawczej – kiedy ząb jest do wyrwania
Proces kwalifikacji do ekstrakcji zawsze opiera się na skrupulatnej analizie bilansu zysków i strat. Czasami proces próchnicowy niszczy koronę kliniczną tak głęboko, że ubytek wnika znacznie poniżej brzegu kości wyrostka zębodołowego. W takich sytuacjach odtworzenie szczelności punktu stycznego oraz zachowanie tak zwanej szerokości biologicznej (naturalnej strefy przyczepu nabłonkowego i łącznotkankowego) stają się niemożliwe. Lekarz napotyka wówczas na barierę nie do pokonania – brak solidnego fundamentu pod odbudowę.
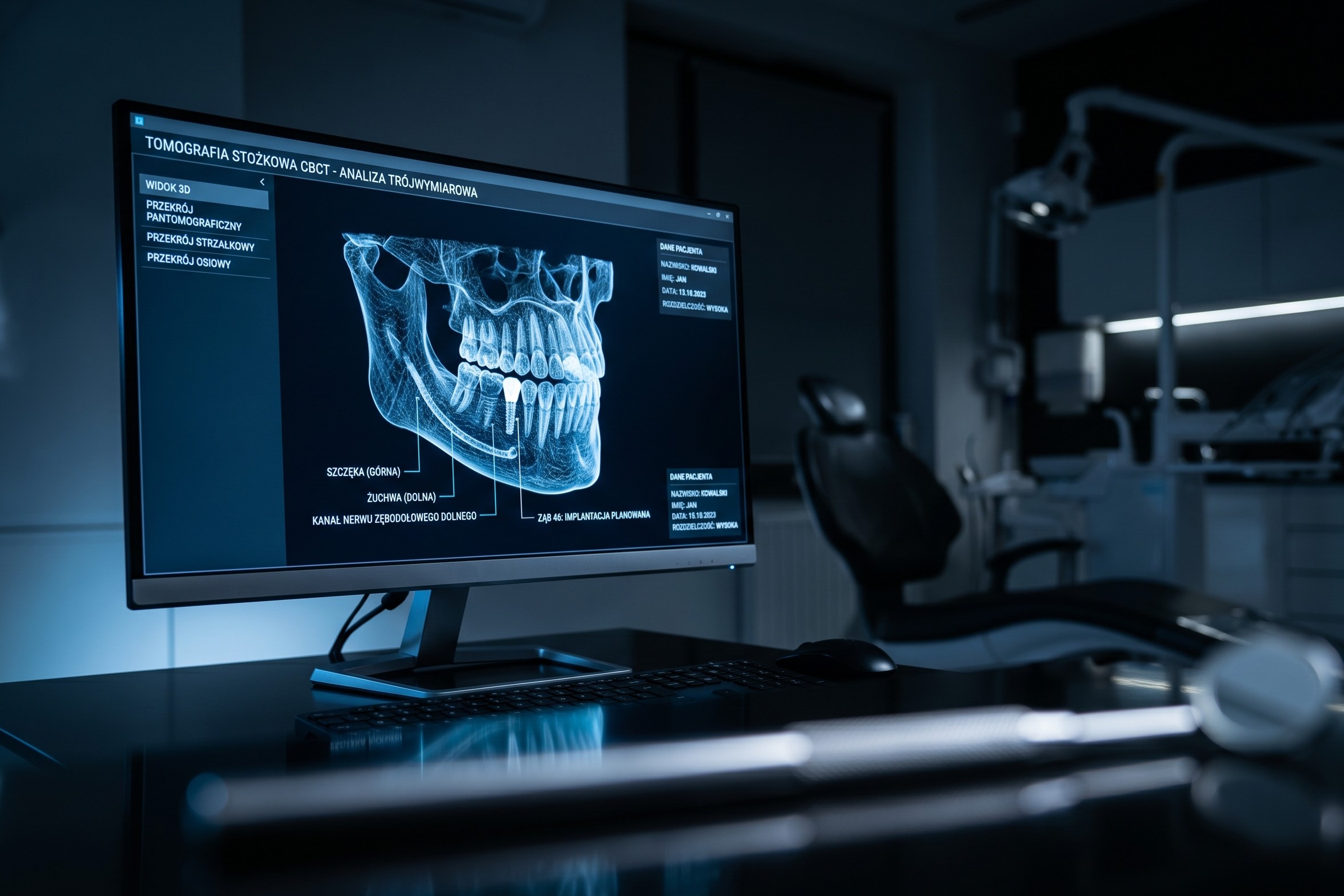
Fundamentalną rolę w ocenie rokowań odgrywa zaawansowana diagnostyka obrazowa. Wykonanie zdjęć panoramicznych oraz precyzyjna tomografia 3D CBCT pozwalają na rzetelną ocenę zmian zapalnych i torbieli. One często rozwijają się bezobjawowo w kości otaczającej wierzchołki korzeni. Widząc trójwymiarową strukturę zniszczeń, specjalista unika opierania diagnozy i oceny, kiedy ząb jest do wyrwania, wyłącznie na płaskim, dwuwymiarowym zdjęciu, które bywa zwodnicze. Jeśli infekcja doprowadziła do masywnej destrukcji tkanki kostnej, a leczenie endodontyczne nie rokuje wygojenia zmiany, usunięcie korzenia pozostaje jedynym racjonalnym wyjściem, chroniącym sąsiadujące struktury.
Pęknięcie korzenia – wyrok dla zęba?
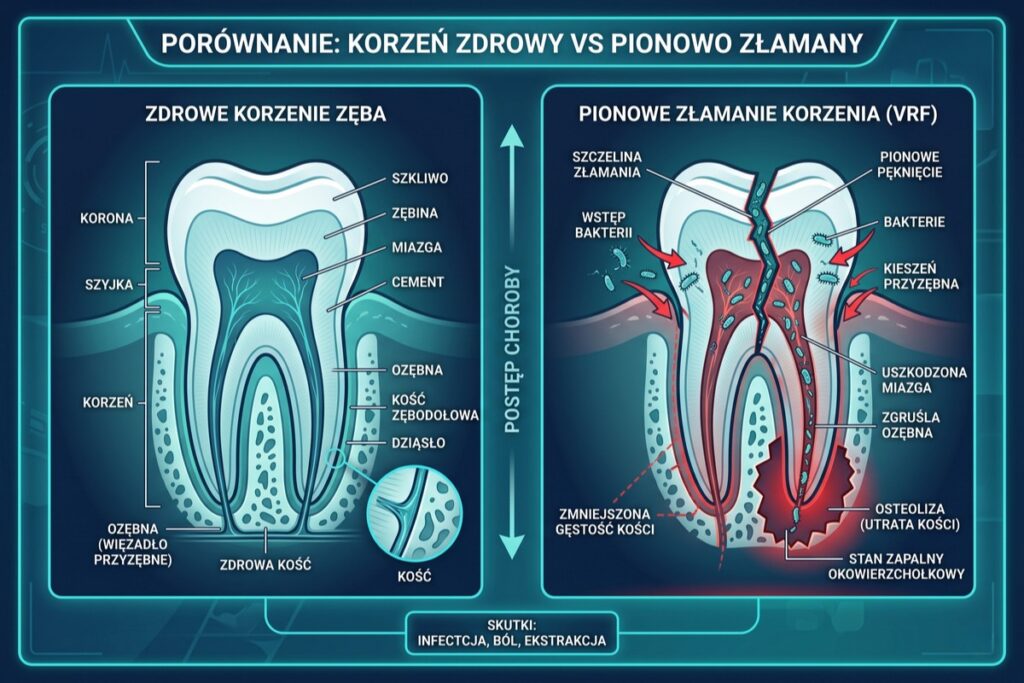
Zjawisko pionowego pęknięcia korzenia (VRF – Vertical Root Fracture) stanowi jedno z największych wyzwań diagnostycznych. Dochodzi do niego najczęściej w zębach poddanych wcześniej leczeniu kanałowemu. Zwłaszca na tych, które utraciły znaczną część własnych tkanek twardych i uległy biomechanicznemu osłabieniu. Siły żucia, działające niczym klin, potrafią z czasem doprowadzić do mikropęknięć wzdłuż długiej osi zęba.
Gdy szczelina pęknięcia komunikuje się ze środowiskiem jamy ustnej, bakterie zyskują autostradę w głąb przyzębia. Dochodzi do powstania głębokiej, wąskiej kieszonki kostnej, z której nieustannie sączy się wysięk ropny. W świetle obecnej wiedzy medycznej (Evidence-Based Medicine) nie istnieją przewidywalne techniki spajania pionowo pękniętych korzeni. Próby klejenia takich struktur za pomocą żywic kończą się niepowodzeniem. Głównie ze względu na ciągłą mikroruchomość fragmentów i stałą ekspozycję na wilgoć. W takich przypadkach ekstrakcja stanowi bezwzględne wskazanie. Zwlekanie z zabiegiem prowadzi jedynie do dramatycznego ubytku tkanki kostnej, co w przyszłości drastycznie skomplikuje proces leczenia implantologicznego.
Rozchwianie zębów III stopnia
Zaawansowane stany zapalne przyzębia (potocznie określane mianem parodontozy) nieodwracalnie niszczą aparat zawieszeniowy zęba. Toksyny bakteryjne oraz agresywna odpowiedź immunologiczna organizmu prowadzą do resorpcji więzadeł i kości wyrostka zębodołowego. Kiedy ząb traci swoje naturalne oparcie, zaczyna reagować patologiczną ruchomością.
W stomatologii wyróżniamy kilka stopni rozchwiania. Trzeci stopień oznacza, że korona wychyla się we wszystkich kierunkach (również pionowo, wzdłuż własnej osi) o więcej niż 2 milimetry. Taki ząb zachowuje się jak klawisz w starej maszynie do pisania. Próby stabilizacji za pomocą szynowania przynoszą w tym stadium wyłącznie krótkotrwałą ulgę i przypominają budowanie zamku na piasku. Ekstrakcja zębów pozbawionych oparcia kostnego zatrzymuje postępującą infekcję, odciąża układ odpornościowy pacjenta i przygotowuje tkanki do kompleksowej rehabilitacji narządu żucia.
Zęby zatrzymane i powodujące stany zapalne
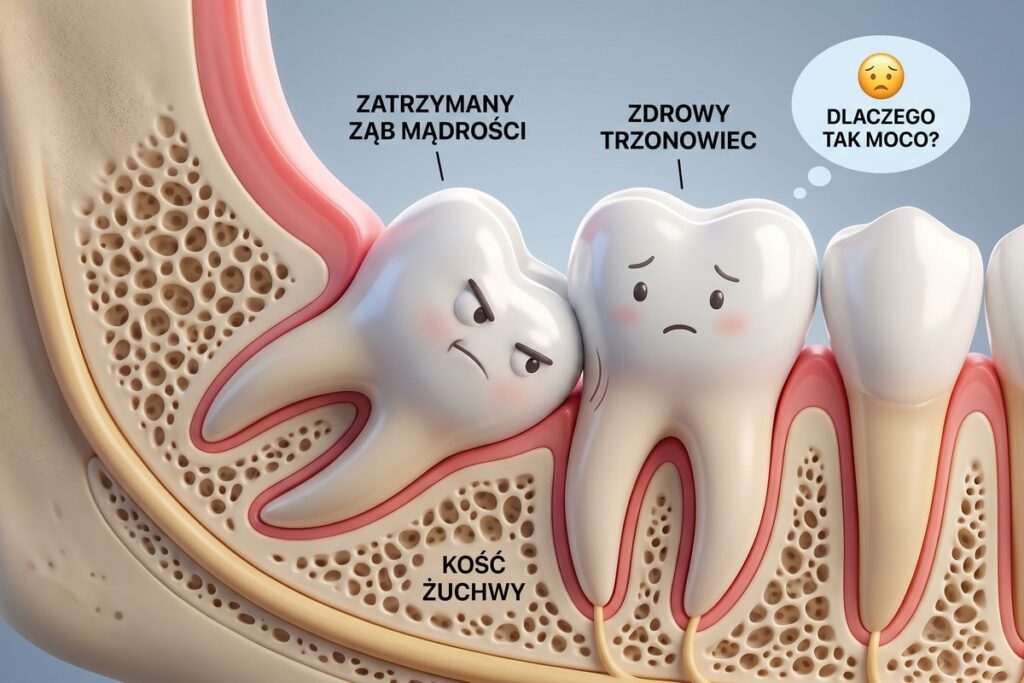
Osobną kategorię przypadków, kiedy ząb jest do wyrwania, stanowią zęby, które utknęły wewnątrz tkanki kostnej i nigdy nie przebiły się do jamy ustnej. Najsłynniejszymi reprezentantami tej grupy pozostają dolne zęby mądrości. Często przyjmują one pozycje poziome lub skośne, napierając na korzenie sąsiednich trzonowców, co inicjuje procesy resorpcji i wywołuje silne dolegliwości bólowe. Tomografia 3D precyzyjnie uwidacznia ich układ oraz bliskość nerwu zębodołowego dolnego, ułatwiając bezpieczne planowanie chirurgiczne.
Przyznajmy szczerze – ósemki rzadko współpracują. Zachowują się niczym nieproszeni goście na przyjęciu, rozpychając się łokciami w zbyt ciasnym rzędzie i systematycznie psując humor wszystkim sąsiadom. Zamiast czekać, aż całkowicie zrujnują misternie poukładany uśmiech, zazwyczaj decydujemy się na ich kulturalną, lecz stanowczą eksmisję, zanim wyrządzą nieodwracalne szkody.
Co zamiast usuniętego zęba?
Usunięcie zęba rzadko kończy proces leczenia. Najczęściej otwiera jego nowy etap. Pozostawienie pustej przestrzeni inicjuje kaskadę negatywnych zjawisk biomechanicznych: przeciwległe zęby wysuwają się z zębodołów, a sąsiednie niebezpiecznie pochylają. Dodatkowo nieobciążona zanik kości postępuje z każdym miesiącem. Aby zapobiec tym procesom, nowoczesny chirurg stomatolog Ruda Śląska odpowiednio przygotowuje lożę i proponuje optymalne rozwiązania.
Oto kluczowe etapy i możliwości postępowania poekstrakcyjnego:
- Zabezpieczenie zębodołu biomateriałami
Wykorzystanie własnego osocza bogatopłytkowego (PRF) drastycznie przyspiesza regenerację tkanek, zmniejsza ryzyko powikłań bólowych i stymuluje naturalne gojenie. - Implantacja natychmiastowa lub odroczona
Tytanowe korzenie naśladują fizjologię naturalnego uzębienia. Precyzyjne planowanie pozwala na wszczepianie implantów oraz przeprowadzanie niezbędnych zabiegów regeneracyjnych (augmentacji kości) w sposób przewidywalny. - Odbudowa protetyczna
Jeśli z uwarunkowań medycznych implantacja nie wchodzi w grę, luki uzupełnia się za pomocą tradycyjnych mostów lub precyzyjnych uzupełnień ruchomych. - Autotransplantacja.
W bardzo specyficznych przypadkach (często u młodszych pacjentów) możliwe okazuje się przeszczepienie własnego zęba (np. ósemki) w miejsce utraconego trzonowca.
Faq
Kiedy dentysta musi wyrwać zęba?
Decyzja o usunięciu zapada, gdy tkanki korzenia uległy uszkodzeniu poniżej poziomu kości, gdy doszło do pęknięcia pionowego, w przypadku zaawansowanej ruchomości zęba (utrata oparcia w kości z powodu chorób przyzębia) lub gdy ząb stanowi nieuleczalne ognisko infekcji zagrażające całemu organizmowi.
Czy ząb pęknięty pionowo da się uratować?
Niestety nie. Pionowe pęknięcie korzenia stanowi bezwzględne wskazanie do ekstrakcji. Szczelina pęknięcia nieustannie gromadzi bakterie, powodując destrukcję otaczającej kości. Klejenie takich pęknięć nie przynosi rezultatów z powodu sił żucia i wilgoci panującej w jamie ustnej.
Co zrobić po usunięciu zęba?
Pustą przestrzeń należy w odpowiednim czasie zrekonstruować, aby zapobiec przesuwaniu się pozostałych zębów oraz atrofii (zanikowi) kości wyrostka zębodołowego. Najbardziej fizjologicznym rozwiązaniem pozostaje wszczepienie implantu, ewentualnie wykonanie mostu protetycznego opierającego się na zębach sąsiednich.
